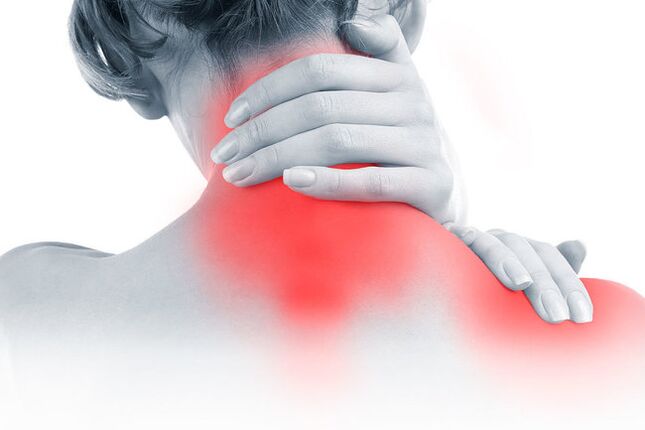
L'ostéochondrose de la région cervicale est une maladie du disque intervertébral, consistant en la présence de troubles métaboliques pathologiques. Lorsque la pulpe, qui joue le rôle absorbant les chocs, commence à durcir en raison des processus actifs d'ossification, il y a un inconfort associé au pincement des racines nerveuses.
Sans traitement en temps opportun, l'ostéochondrose de la région cervicale, des conséquences graves surviennent qui entravent la vie normale. Vous devez savoir quels symptômes commencent à sonner l'alarme.
Ostéochondrose du cou - classification
Le problème de la maladie est une détection prématurée. Le patient a des manifestations neurologiques classiques - maux de tête, étourdissements, mouches dans les yeux, essoufflement, douleur dans le cou, poitrine. Le patient peut être engourdi des membres, à cause desquels il visitera un cardiologue, un neurologue, un thérapeute ou un orthopédiste, sans réaliser les causes réelles du malaise.
La maladie a une nature physiologique, car la colonne vertébrale humaine, dans une position verticale, est obligée de résister à de longues charges statiques. Avec l'âge, le tissu osseux s'affaiblit, ce qui affecte négativement l'état de santé de la colonne vertébrale. Des processus destructeurs et de profondeur se développent, ce qui conduit à l'apparition d'une ostéochondrose. L'ostéochondose cervicale se produit plus souvent, car le cou a une bonne mobilité, ce qui rend ce département sujette à des dommages traumatisants.
La maladie est l'une des plus courantes parmi les maladies de la colonne vertébrale. L'ostéochondrose a également tendance à réduire l'âge. S'il y a 20 ans, les personnes de 40 à 60 ans adressées à des plaintes concernant la douleur dans le dos, maintenant les personnes âgées de 30 à 40 ans sont plus susceptibles de se plaindre. Un tel changement défavorable est associé à la détérioration des indicateurs de santé, qui est due à un mode de vie sédentaire, une obésité et une qualité de nutrition réduite.
La pathologie est associée non seulement aux changements négatifs physiologiques, mais aussi à l'état pathologique du corps. Les processus physiologiques sont dus à la survenue de processus destructeurs dans le contexte du vieillissement du corps et du cartilage. Au fil du temps, des changements naturels défavorables apparaissent qui ne peuvent pas être évités - les processus métaboliques sont perturbés, les réserves de calcium sont épuisées. Facteurs pathologiques - La destruction du cartilage et l'usure des disques intervertébraux associés à la direction d'un mode de vie malsain.
De plus, le cours pathologique de l'usure des disques intervertébraux et l'ossification du contenu élastique peuvent être compliqués par l'appareil ligamenteux, l'usure pathologique des vertèbres (spondylose), la pressage (développement du type de hernie) et la formation de dépôts de sels de calcium.
Symptômes de l'ostéochondrose de la colonne cervicale
Dans les premiers stades, il est difficile d'identifier des signes clairs de la maladie, car les symptômes sont paroxystiques, passant parfois complètement. Le diagnostic est plus souvent difficile chez les patients qui utilisent périodiquement des analgésiques. Avec une diminution de la sensibilité à la douleur, la maladie est déguisée et il devient plus difficile de le diagnostiquer par des signes externes. Habituellement, le patient ne croit pas qu'il ait des problèmes tant que la maladie atteint le stade terminal. En plus de la douleur dans le cou et la tête, les étourdissements et les sauts dans la pression artérielle se produisent.
Les étourdissements pour l'ostéochondrose se produisent périodiquement, mais n'indique pas toujours spécifiquement pour cette maladie. Habituellement, cette condition est observée avec le développement de processus inflammatoires dans les oreilles, avec des spasmes des vaisseaux du cerveau, ainsi que dans le contexte de l'innervation. Parfois, un tel état est associé à des maladies du système cardiovasculaire, une coordination altérée des mouvements ou de l'anémie. Si le patient a périodiquement des étourdissements, accompagnés d'un sentiment de grossièreté, de manque d'air et de faiblesse, vous devez plutôt demander de l'aide médicale.
Les signes qui se produisent dans le contexte des étourdissements sont la raison de l'hospitalisation d'urgence du patient:
- Engourdissement de la ceinture d'épaule supérieure d'un côté, accompagnée d'une paralysie parallèle des muscles du visage.
- Les attaques de migraine, un mal de tête très sévère dans le contexte du malaise général.
- Problèmes de coordination des mouvements.
- Violation de la conscience, sa perte.
Les maux de tête sont l'un des signes les plus courants et non spécifiques qui se produisent dans le contexte de l'ostéochondose cervicale. Le plus souvent, un mal de tête de tension se produit chez les femmes. Cette condition est associée à une caractéristique du fond hormonal (excès d'estradiol dans le corps par rapport aux hommes) et de la faiblesse vasculaire, qui est également associée à un statut hormonal (une progestérone accrue détend les vaisseaux, ce qui les rend moins durables).
Avec l'ostéochondrose, les maux de tête se produisent en raison de crampes fréquentes des vaisseaux du cerveau, sur le fond du pincement des racines nerveuses et des indicateurs croissants de pression intracrânienne. Les attaques de douleur atechondrues ressemblent souvent à une hypertension, un SCI ou une attaque d'AVC (il est important de considérer que plus une personne est âgée, plus le risque de pathologies) est élevé).
Si le patient a d'autres maladies associées à une altération de la fonction du muscle cardiaque, alors avec des attaques d'ostéochondrose, une douleur dans le cœur sera également observée. En règle générale, chez les personnes atteintes de maladies cardiovasculaires, une attaque d'angine de poitrine se produit, la pression artérielle augmente, l'extrasystole, l'arythmie et la douleur dans la poitrine commencent. Si, lorsque vous utilisez des médicaments de premiers soins, le patient ne devient pas meilleur et que l'attaque dure longtemps, il est urgent d'appeler une ambulance afin que le patient soit emmené à l'hôpital au cardiologue.
Syndrome de la douleur pour l'ostéochondrose
Par ailleurs, les caractéristiques du syndrome de la douleur de la maladie doivent être décrites. Les sensations désagréables ne surviennent pas toujours dans la zone occipitale ou dans la tête. Il y a des attaques, des douleurs dans lesquelles sont plus souvent localisées dans des endroits complètement différents. La douleur cervicale rayonne souvent dans les mains ou les épaules. Des signes distinctifs de sensations désagréables sont l'apparence d'un inconfort immédiatement après avoir réveillé ou effectué des mouvements soudains. Un exemple est les éternuements ou les rires. Même avec des réactions physiologiques aussi légères, une attaque de syndrome de la douleur peut se produire.
Si la pathologie n'est pas trop négligée, les sensations désagréables disparaîtront bientôt et l'inconfort s'accompagne souvent d'un croquant amélioré dans les vertèbres cervicales. Souvent, la maladie survient chez les personnes atteintes de lordose cervicale - une condition physiopathologique associée à une flexibilité accrue dans le cou. Si une personne remonte souvent la tête en arrière, cette condition peut se produire. Plus la condition pathologique est avancée, plus le patient se sent, car la douleur revient au fil du temps, s'intensifiant, offrant des tourments de plus en plus puissants.
Quelles sensations et signes de douleur sont décrits par les patients le plus souvent:
- La douleur procède de la "profondeur" du cou.
- Lorsque vous tournez la tête sur le côté, un croquant ou un fort sentiment de crépitement est observé.
- Lorsque des sensations désagréables sont observées, le patient a une raideur dans la région cervicale, accompagnée d'une faiblesse musculaire.
Selon les statistiques, la maladie affecte le plus souvent 6 et 7 vertèbres cervicales. La maladie survient également dans l'une des parties vertébrales de la localisation cervicale.
Développement de l'hypertension artérielle avec ostéochondrose cervicale
Il existe un lien clair entre une maladie spécifique et l'augmentation de la pression. Les vertèbres cervicales sont également pénétrées par les terminaisons nerveuses et le canal vasculaire. Si il calcule à la surface de l'augmentation des vertèbres, la compression pathologique des terminaisons nerveuses et des vaisseaux sanguins se produit. En conséquence, le microspasus se produit et le patient a des détérioration caractéristique dans le bien-être.
L'hypertension, qui se produit en arrière-plan, a des différences spécifiques:
- Les maux de tête persistants et aigus sont la caractéristique la plus caractéristique du shokh.
- Douleur dans la poitrine lors de l'inhalation, inconfort dans les membres.
- Réduire la sensibilité dans la zone du col.
- L'apparition d'une pression forte saute après la tension nerveuse, la surtension musculaire ou après un long séjour dans la pose antalgique.
Causes de l'ostéochondrose du cou
Pour la plupart, cette maladie est associée à des processus de vieillissement naturel et à la survenue de pathologies du système musculo-squelettique. Il convient de noter que toutes les personnes dans la vieillesse ne souffrent pas d'ostéochondrose. Habituellement, cette maladie dépasse les liens avec l'obésité menant un mode de vie sédentaire.
Les facteurs provoqués à l'origine de la pathologie comprennent:
- Un mode de vie sédentaire, y compris l'hypodynamia.
- L'occupation d'une posture inconfortable associée à un long stress statique. Un exemple est une longue assise au bureau, sans maintenir une bonne posture.
- Obésité ou excès de poids corporel. Un gros poids n'est pas toujours associé aux dépôts de graisse. Chez les culturistes ou les athlètes massifs, un indice accru de poids corporel est souvent observé. Le dépassement du poids recommandé est chargé non seulement avec une usure prématurée de la colonne vertébrale, mais aussi pour surcharger le système cardiovasculaire.
- Stress chronique associé à la sur -cas nerveuse.
- Auparavant, subi des blessures de la tête ou une dislocation du cou.
- Hypothermie locale - soufflant le cou.
- La présence d'un processus auto-immune pathologique dans le corps, qui affecte négativement l'état du cartilage, le tissu osseux. Les exemples sont la polyarthrite rhumatoïde, conduisant au développement de ces maladies, telles que le shokh.
- La présence d'anomalies congénitales dans la structure de la colonne vertébrale du cartilage.
La présence d'effort physique dosé, la nutrition et le rejet appropriés des mauvaises habitudes est le meilleur moyen de minimiser les risques d'exacerbations associés à l'ostéochondose.
Étapes du développement de la maladie
Il existe plusieurs stades de développement de l'état pathologique associé à la force de manifestation des symptômes de l'ostéochondrose:
- Le stade préclinique est le premier. Aux premiers stades, il est difficile de remarquer des signes de la maladie, car il n'y a toujours pas de symptômes spécifiques. La seule chose qu'un spécialiste expérimenté peut remarquer est la douceur de la lordose cervicale. En raison d'un tel changement aussi léger, l'apparence d'un inconfort minimal avec des tours nets du cou sur le côté est possible. Au fil du temps, la tension, la douleur dans la région lombaire et les muscles du dos peuvent se produire, car la zone cervicale tire souvent la lombaire. Si le patient a eu de la chance et que l'ostéochondrose a été trouvée à un stade précoce, vous pouvez faire un changement dans l'alimentation et la correction du mode de vie afin que la pathologie ne continue pas à progresser. Les patients ignorent souvent cette étape, car l'inconfort provoque rarement des changements importants dans le corps.
- La deuxième étape se produit si le degré préclinique a été ignoré avec succès. Habituellement, à ce stade, il y a des signes d'instabilité de la région cervicale. À ce stade, le patient est déjà préoccupé par le syndrome de la douleur. Des sensations désagréables sont souvent données aux mains de la ceinture d'épaule supérieure. La douleur avec des inclinations et des tours de la tête est ressentie plus fortement. Étant donné que la subsidence pathologique de la distance entre les disques intervertébraux a déjà lieu, les terminaisons nerveuses sont pincées, ce qui conduit au développement d'un syndrome neurologique chez le patient. En conséquence, le patient présente des symptômes concomitants, notamment une fatigue accrue, une diminution des performances, une distraction et des maux de tête.
- Le troisième degré. À ce stade, le syndrome de la douleur devient encore plus prononcée qu'auparavant. Il devient impossible d'ignorer une telle douleur, donc même les patients les plus persistants sont déjà obligés de consulter un médecin pour avoir posé un diagnostic approprié. La douleur rayonne souvent dans les membres et les épaules, et le matin, il y a une faiblesse dans les muscles des mains. À ce stade, une maladie concomitante peut se produire - une hernie du disque intervertébral. Le matin, le patient ressent une forte raideur, ce qui indique également une détérioration de la mobilité de la région cervicale. Chez les patients, des étourdissements et une grave faiblesse sont observés.
- Ostéochondose terminale, quatrième étape. À ce stade, la destruction des disques intervertébraux est observée. Les disques eux-mêmes sont remplacés au moment du tissu conjonctif. Un processus pathologique amélioré peut déjà affecter d'autres segments de la colonne vertébrale, y compris la région thoracique et lombaire. Chez ces patients, la qualité de vie en souffre considérablement - la coordination des mouvements aggrave, les maux de tête et les étourdissements deviennent insupportables, le bruit dans les oreilles apparaît également, d'autres troubles graves - troubles vasculaires, problèmes avec le système respiratoire.
Syndromes qui se produisent avec l'ostéochondose cervicale
Le danger des symptômes non traités réside dans la progression supplémentaire. Si le patient continue d'ignorer la pathologie, divers types de syndromes se produisent - des complexes de symptômes. Il existe de tels types:
- Vertébral ou vertébral.
- Artère vertébrale.
- Cardial ou cordial.
- Syndrome de Rook.
La combinaison de ces signes se développe souvent dans l'image globale de la manifestation de l'ostéochondrose.
Le syndrome vertébral se développe souvent. Chez le patient, au fil du temps, la mobilité de la colonne cervicale est perturbée. Premièrement, la raideur se produit après l'éveil. À l'avenir, la pathologie sera constamment présente. De plus, lorsque vous essayez de tourner le cou sur le côté, la douleur apparaît. Dans le rayon x, certaines détérioration sont également fixes. Une caractéristique du syndrome vertébral est la présence de tous les signes ci-dessus. S'il n'y a pas de signe, il s'agit d'une exception ou d'un axiome. La complexité du diagnostic est que le syndrome vertébral est souvent confondu avec d'autres maladies inflammatoires de la région cervicale - myosite, blessure et étirement.
Le syndrome de l'artère vertébrale est associé au processus artériel pathologique qui se produit lorsqu'il est comprimé. S'il y a un manque de flux sanguin en raison du chevauchement partiel des artères vertébrales dans la région cervicale, les complications de signe suivantes se produisent:
- L'insuffisance de la circulation sanguine veineuse se manifeste par de tels signes - l'apparence du bruit dans les oreilles, les étourdissements, les sauts de pression, les vomissements ou les nausées.
- La survenue d'irritation des terminaisons nerveuses, qui se manifeste par la migraine ou les maux de tête sévères. Souvent chez un patient peut enregistrer une sensation d'engourdissement ou une vision temporaire de la vision par un œil.
- La famine d'oxygène due aux artères pressées. Le patient a des signes d'hypoxie - essoufflement, douleur cardiaque, évanouissement, étourdissements et faiblesse au moindre stress physique.
Une condition similaire est également caractéristique de l'athérosclérose et de l'oncologie.
De plus, les symptômes de l'ostéochondrose de la colonne cervicale sont caractérisés par le développement du syndrome par type cardiaque. Le patient a des signes ressemblant à un trouble du muscle cardiaque. De nombreux signes peuvent ressembler à une crise cardiaque ou à une maladie coronarienne. Pendant la période d'aggravation, le patient ressent une brûlure et une compression dans le muscle cardiaque, une faiblesse, un essoufflement, ainsi qu'une augmentation de l'attaque de tachycardie. Pour exclure le syndrome cardiaque dans le contexte de l'ostéochondrose, vous devez effectuer un écho du cœur, ECG. S'il n'y a aucun signe de troubles du cœur, c'est un syndrome cardiaque qui est apparu en raison du fait que l'ostéochondrose de la colonne cervicale continue de progresser.
Le syndrome du rookeur est associé aux principales affections - salauds dans la zone de la colonne vertébrale et des membres. La raison en est le transfert des terminaisons nerveuses. Pendant la période d'aggravation, le patient doit observer le repos du lit et utiliser des analgésiques. La pathologie est traitée à l'aide de médicaments neurotropes. La prévention des crises vise à améliorer la circulation sanguine, à effectuer une physiothérapie et une physiothérapie. Le syndrome du rotor est dangereux des complications. Si même un petit nerf est complètement serré, cela est chargé d'immobilisation des membres et de l'innervation altérée dans les doigts, les mains.
Diagnostic de l'ostéochondrose du cou
Pour déterminer la pathologie, vous devez contacter le thérapeute. Le médecin procède à un examen initial, remplit la carte de l'hôpital du patient et envoie le patient à un spécialiste étroit - un traumatologue ou un neurologue. Ensuite, le médecin examine le patient, établit un diagnostic principal lorsqu'il est examiné, qui doit être confirmé à l'aide de tests de laboratoire.
Quelles méthodes de diagnostic sont recommandées pour soupçonner l'ostéochondose cervicale:
- X -ray. Il s'agit d'une option rapide et générale pour l'examen initial nécessaire pour évaluer l'état du système osseux du patient dans la colonne vertébrale distante. Si le patient a une ostéochondrose, la distance dans la zone dérangeante de la colonne vertébrale sera réduite.
- Pour découvrir un certain diagnostic, vous pouvez effectuer une tomographie par résonance magnétique. L'IRM est la méthode de diagnostic la plus précise. L'appareil considérera à la fois les structures osseuses et le cartilage, les tissus mous. Vous pouvez remarquer tous les troubles - les nerfs pincés, le stade de la hernie intervertébrale et le degré de développement de l'ostéochondrose.
- Tomodensitométrie. La méthode de recherche convient s'il n'y a aucune suspicion de présence d'une hernie intervertébrale.
- Exploration de duplex à ultrasons. Si le patient est soupçonné de sang veineux altéré, ce type d'étude est réalisé. S'il y a des obstacles physiques, ce type de diagnostic aidera à les identifier.
Traitement de l'ostéochondose cervicale
Le traitement de l'ostéochondrose cervicale de la colonne vertébrale vise à éliminer les symptômes. Il n'y a aucun moyen radical qui renverra le développement de la pathologie. Il faut comprendre que la nature de la maladie réside non seulement dans le développement pathologique, mais aussi dans la destruction dégénérative physiologique naturelle.
Traitement de l'ostéochondrose de la colonne cervicale avec des médicaments
La pharmacothérapie est le meilleur moyen de réduire la douleur lors d'une attaque de douleur. En règle générale, les médicaments sont prescrits pour traiter l'ostéochondrose en fonction des symptômes:
- AINS ou analgésiques. Les médicaments anti-inflammatoires non stéroïdiens conviennent à l'arrêt d'une attaque de maux de tête de stress, qui sont plus souvent observés chez les femmes. La nomination d'un médicament particulier dépend des causes de la douleur. Un exemple - si une femme a un mal de tête en raison du spasme vasculaire, des analgésiques ou des antipasmodiques sont écrits. Si la douleur se produit dans le cou et s'accompagne d'une inflammation, des AINS avec un effet anti-inflammatoire prononcé sont nécessaires. Il est préférable de clarifier le nom commercial spécifique du médecin traitant.
- Musorelaxants. Ces médicaments sont efficaces dans le traitement de maladies similaires associées à la destruction ou aux dommages du tissu de celle de celle osseuse. Ces maladies comprennent les hernies, la saillie et les pathologies rhumatoïdes. Des études récentes indiquent que les relaxants musculaires présentent non seulement un effet relaxant, mais également anesthésize efficacement. Un groupe de médicaments est prescrit pour une spasticité musculaire excessive associée à leur surcharge, qui est apparue dans le contexte de l'ostéochondrose. Ces médicaments n'affectent pratiquement pas l'activité du système nerveux central, ils peuvent donc être pris pendant la journée. Le cours de la thérapie dure environ 4 semaines.
- B Vitamines B Les agents d'injection combinés de vitamines B1, B6 et B12 dans de grandes doses montrent un effet analgésique si le syndrome de la douleur est causé par un pincement des racines nerveuses. Un long cours est requis en combinaison avec des analgésiques. En cas d'attaques d'exacerbation, il est conseillé d'observer le repos du lit afin de décharger autant que possible la zone de douleur. En 2 à 3 semaines, selon les instructions, des médicaments d'injection sont utilisés, puis pendant 1 à 2 mois, ils boivent des comprimés.
- Chondroprotecteurs. Ces médicaments sont nécessaires en présence de processus dégénératifs dans le cartilage. Si des effets destructeurs améliorés ont déjà commencé, les chondroprotecteurs ne les élimineront pas. L'utilisation à long terme des formes d'injection de médicaments peut ralentir la régression de la destruction du cartilage, plus. La période d'utilisation minimale est de 3 à 4 mois.
- Agents hypotentines. Si le patient a périodiquement une pression vers l'augmentation, utilisez des médicaments qui réduisent la pression systolique et diastolique. Les médicaments sont utilisés avec soin et uniquement comme prescrits par un médecin. Les bloqueurs Tyta ou les bloqueurs de canaux calciques sont généralement prescrits.
- Sédatifs. Des agents séding sont nécessaires si, dans le contexte des troubles autonomes, des troubles neurologiques se produisent. Les exemples sont des épisodes d'anxiété, d'insomnie ou de troubles du sommeil. Aux étapes initiales, les sédatifs végétaux conviennent. Avec des troubles plus graves, des médicaments sur ordonnance sont prescrits.
- Antihyxants. Il est nécessaire que le patient souffre d'un léger trouble cardiaque associé au manque d'air.
- Préparations de calcium et de vitamine D3. Pour soutenir la forteresse osseuse en présence de processus dégénératifs actifs, il est nécessaire de prendre des complexes minéraux. Le calcium est le matériau de construction nécessaire, sans lui les os deviennent poreux et se cassent. D3 est une vitamine sans laquelle l'assimilation normale du calcium est impossible. En combinaison, ces substances renforcent bien les tissus osseux. Il est également utile de boire périodiquement d'autres minéraux pour soutenir la santé du système musculo-squelettique-silicium, du soufre, du zinc, du magnésium et du bore.
- Complexes vitamines-minérales. En plus des additifs spécialisés, il est nécessaire de prendre des polyvitamines de façon saisonnière pour maintenir la santé générale du patient. Prenez des complexes 2 à 3 fois par an pendant 1 à 2 mois avec des pauses.
- Fonds externes. Pour mettre la condition du cou dans l'ordre lorsque vous ressentez une raideur, vous pouvez utiliser des onguents chauds ou thérapeutiques, des gels qui contribuent à améliorer l'approvisionnement en sang. C'est précisément dans certaines pommades pour guérir un sentiment de raideur constante, mais l'application d'une petite quantité de remède externe avant d'aller au coucher soulagera la condition le matin.
Méthodes conservatrices de thérapie
Pendant la période de récupération, lorsque la douleur aiguë s'est calmée, une personne atteinte d'ostéochondose devrait soutenir le corps en utilisant des méthodes de traitement conservatrices:
- Gymnastique thérapeutique. Les exercices spéciaux avec une exécution régulière améliorent la mobilité articulaire, accélèrent temporairement la circulation sanguine. Le patient se sent amélioré avec le temps. La règle principale de l'exercice est la régularité et la séquence des actions. Si vous effectuez une éducation physique tous les jours, les muscles du cou sont au ton, ce qui soulage considérablement la charge de la colonne vertébrale.
- Massage. La procédure est effectuée après une période aiguë pour améliorer la circulation sanguine et détendre les muscles. L'effet de contact est bien combiné avec le cours des relaxants musculaires, potentialisant l'effet des médicaments. Avec l'exposition physique des doigts, la température locale dans les muscles chauds-UP augmente, ce qui améliore le flux sanguin. Le massage conduit à relaxer les sections serrées du dos.
- Méthodes de physiothérapie. Le traitement matériel vise à améliorer la circulation sanguine dans la zone endommagée. En utilisant des appareils et une exposition au champ actuel ou magnétique d'une basse fréquence, les médicaments sont administrés par la peau. Ces fonds sont bien absorbés sans créer un effet systémique. Exemples de procédures magnétothérapie, électrophorèse, effet laser, thérapie par ondes de choc.
Dans un cas négligé, lorsque le traitement conservateur est inefficace, le patient est proposé pour mener une intervention chirurgicale. En particulier, la méthode radicale de thérapie est efficace en présence de hernies ou de protubérances, lorsqu'il existe des maladies concomitantes de la colonne vertébrale qui exacerbent la situation. Les indications de l'opération sont la perte de sensibilité des membres, une douleur insupportable.































